TEST 診療内容
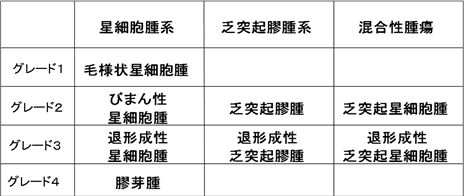
(1)神経膠腫(しんけいこうしゅ:グリオーマ)
脳神経細胞(ニューロン)は神経膠細胞(グリア)と呼ばれる細胞により支持されています。神経膠細胞から発生する悪性腫瘍を神経膠腫と呼びます。脳腫瘍には他の癌のようにTNM分類やステージ分類といったものがありませんが、その代わり悪性度(グレード)が1-4まで分類されています。良性腫瘍のほとんどは悪性度が1です。神経膠腫は大きく星細胞腫(アストロサイトーマ)と乏突起膠腫(オリゴデンドログリオーマ)に分けられますが、星細胞種と乏突起膠腫の混在した乏突起星細胞腫もしばしばみられます。星細胞腫や乏突起膠腫は悪性度が2で、これがさらに悪性化し、悪性度が3になったものが退形成性星細胞腫・退形成性乏突起膠腫・退形成性乏突起星細胞腫です。グレードが4と最も悪性な腫瘍は膠芽腫(グリオブラストーマ)です。乏突起膠腫は星細胞腫に比べてややおとなしい腫瘍で、化学療法剤によく反応します。
“脳がん“という言葉はほとんど使われることはありませんが、神経膠腫は脳から発生した悪性腫瘍であり”脳がん“にあたります。
(2)代表的症状
頭痛・片麻痺・失語・意識障害・痙攣発作など腫瘍が発生する部位に応じた症状が見られます。良性脳腫瘍は症状がゆっくり進行し長期にわたることもありますが、悪性脳腫瘍では症状が急速に進行します。時には脳内出血を合併し脳卒中との鑑別が困難なことがありますが、脳ドックなどで偶然見つかることもあります。脳は前頭葉・側頭葉・頭頂葉・後頭葉・脳幹・小脳など、部位によって様々な機能を持っていますので、 脳腫瘍が頭蓋内のどこに発生するかによって様々な症状をきたします。
脳腫瘍ができると頭痛を訴えることが多いのですが、頭痛と脳腫瘍の発生には関係ないこともあります。脳腫瘍が大きくなると頭蓋内圧亢進症状といって、頭痛・嘔気・うっ血乳頭による視力障害などをきたします。
脳腫瘍患者の重篤な症状に痙攣発作があります。一側の手・足などの部分痙攣が、意識障害と四肢の痙攣を伴う全身痙攣に発展することもしばしばあります。
(3)診断方法
脳腫瘍をはじめ脳脊髄疾患で最も重要なことは、医師による神経学的な診断をうけることです。麻痺や失語などの症状は、脳腫瘍よりも脳血管障害が原因であることが多いので、すぐに医師の診察をうける必要があります。
脳神経外科・神経内科などの医師の診察をうけて、脳腫瘍が疑われる場合には、CT(コンピュータ断層撮影)やMRI(磁気共鳴画像)が行われます。MRIはCTよりも精度が高く、細かい診断までできますが、CTはMRIに比べて多くの施設で迅速に検査することができます。CTやMRIでは、必要に応じてそれぞれの造影剤を使った検査を行います。造影剤検査を行うと、腫瘍の広がりや悪性度なども術前に推定することができます。神経膠腫では悪性度が高いほど、造影剤でよく染まる(腫瘍の輪郭がはっきりする)傾向があります。(図1)
脳腫瘍と診断されると、手術を安全に行うための検査が行われます。脳腫瘍と血管の関係を見るための3D-CT撮影(ヘリカルCT)や、脳の機能と腫瘍の関係を見るための特殊なMRI検査も行われます。悪性度の検討や、CTやMRIだけでは再発かどうかわからないときには、PET検査という脳の代謝をみる検査を行います。(図2)
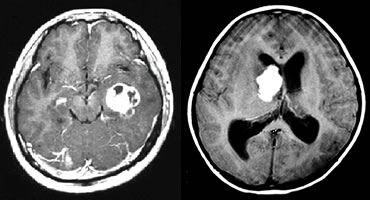
グレード1(ガドリニウム増強T1強調画像):
左(毛様細胞性星状細胞腫)、右(上衣下巨細胞性星状細胞腫)
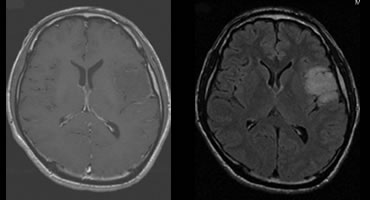
グレード2(びまん性星状細胞腫):
左(ガドリニウム増強T1強調画像)、右(FLAIR画像)
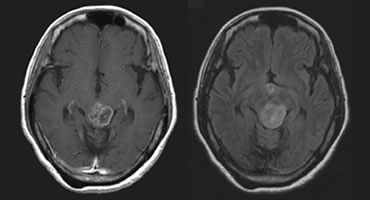
グレード3(びまん性星状細胞腫):
左(ガドリニウム増強T1強調画像)、右(FLAIR画像)
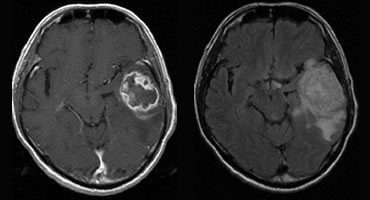
グレード4(びまん性星状細胞腫):
左(ガドリニウム増強T1強調画像)、右(FLAIR画像)
図2
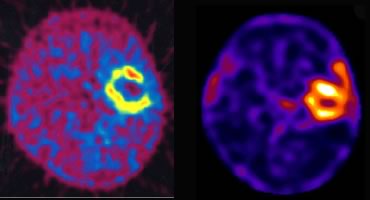
左:BPA-PET、右:タリウムSPECT
(4)治療方法
[手術について]
神経膠腫の治療の原則は、可能な限り手術的に腫瘍を摘出し、病理診断後に放射線治療および化学療法を行うことです。
脳腫瘍はWHOの分類では150種類と多岐にわたるため、手術により診断が必要です。手術によって、摘出した標本を病理医が診断することにより、病理学的分類に基づいた診断が行われます。
悪性脳腫瘍の手術の原則は、症状を悪化させないように可能な限り摘出することです。神経膠腫のような悪性脳腫瘍は、脳の表面ではなく、脳の中から発生し、脳の中にしみこむように広がっていきます。脳は部位により役割が決まっており、右前頭葉のようにあまり重要な働きをしていないところに腫瘍ができた場合には、腫瘍を全摘出することが可能です。一方で、運動野(手足の動きの中枢)や言語野(言葉の中枢)に腫瘍が発生した場合には、腫瘍摘出により症状が悪化することがあるので、摘出術よりも診断が手術の目的になります。
安全に手術を行うために、運動機能や感覚機能を術中脳波でモニタリングしながら手術が行われます。また言語野の位置を同定し、言語機能や高次機能を温存するために、覚醒下手術が行われます。脳は、体中の痛みを感じることができますが、脳自身の痛みを感じるレセプターや領域がないので、脳を切除しても痛くありませんので、手術中に患者さんと会話しながら手術を行います。
[放射線治療について]
グレード3/4の神経膠腫に対しては、局所放射線治療が行われます。腫瘍と腫瘍の浸潤部分に対して、これは1回1.8-2.0グレイの量を週に5回、6週間かけて行い、計54-60グレイの照射を行います。転移性脳腫瘍は腫瘍と正常の境界が比較的明瞭ですが、神経膠腫は浸潤性に発育し、腫瘍の広がりも大きいので、ガンマナイフやサイバーナイフなどの定位放射線療法では腫瘍をコントロールすることは困難です。陽子線治療や重粒子線治療は頭頚部癌(耳鼻科領域の癌)に対してはよく行われますが、神経膠腫に対する効果があるかどうか、国内外で臨床試験が行われています。
グレード2の星細胞腫・乏突起膠腫などに対する放射線治療は、海外での臨床試験の結果、手術診断後の早期放射線治療と、再発あるいは腫瘍増大後に放射線治療を行っても生存期間がかわらないという結果が報告されました。神経膠腫の患者さんは、再発後に症状が悪化することも多いので、多くの悪性脳腫瘍の専門家はグレード2の神経膠腫に対しても早期に放射線治療を行っていることが多いようです。
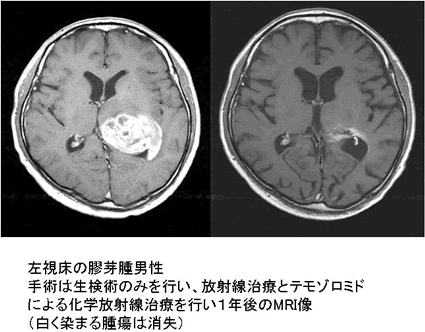
グレード3/4の神経膠腫に対しては、放射線治療と経口内服薬のテモゾロミドが行われます。乏突起膠腫は星細胞腫に比べて化学療法剤が効きやすい性質があります。手術後に放射線治療と併用して6週間の内服が行われます。その後、維持療法として5日間の内服を4週おきに行います。テモゾロミドは経口の化学療法剤ですが、これまでの薬剤に比べて貧血・白血球減少・血小板減少などの骨髄抑制が軽いのが特徴です。ただし、リンパ球減少が特徴的でニューモシスチス肺炎などの特殊な肺炎を合併しますので、専門医とよく相談しながら治療することが必要です。他の主な副作用は悪心・嘔気・便秘などの消化器症状ですが、緩下剤などと服用することにより症状が軽減します。テモゾロミドは高額な薬剤ですので、経済的問題などは、各施設の相談支援センターなどで相談してください。
再発に対しては、分子標的薬などの薬物療法が治験として国内外で行われています。
良性脳腫瘍
頭蓋内に発生する腫瘍のうち、脳実質以外からできた腫瘍はほとんどが良性です。最近は頭痛、外傷、脳ドックなどで偶然発見されることもあります。基本的に神経症状や頭痛・嘔吐などの頭の中の圧が高い(頭蓋内圧亢進)症状がなければ経過観察となることがほとんどです。神経症状や頭蓋内圧亢進症状があれば、基本的には摘出し完治を目指します。また全摘出が困難な場合、摘出後に経過観察し、必要あれば定位放射線療法(ガンマナイフやサイバーナイフ)を追加します。
髄膜腫
全脳腫瘍の4分の1を占める最も頻度の高い良性腫瘍です。中年以降の女性に多い傾向があります。髄膜という脳を包む膜から発生します。
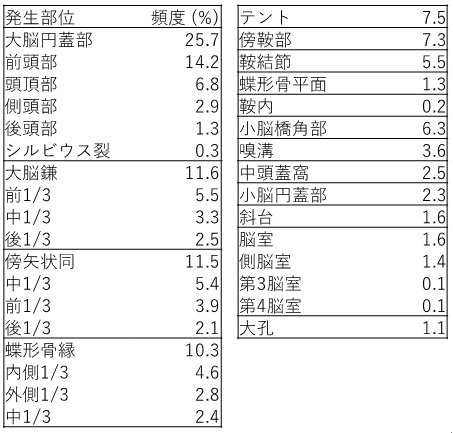
髄膜腫の発生部位頻度(不明を除く)日本脳腫瘍統計より
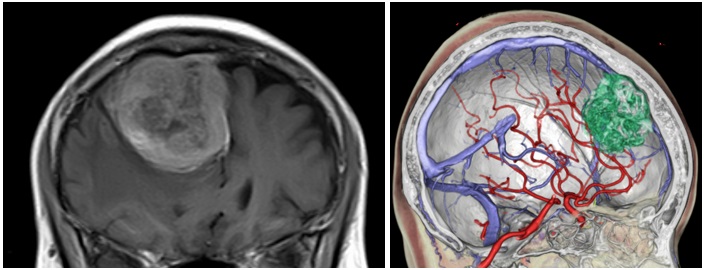
傍矢状洞部髄膜腫
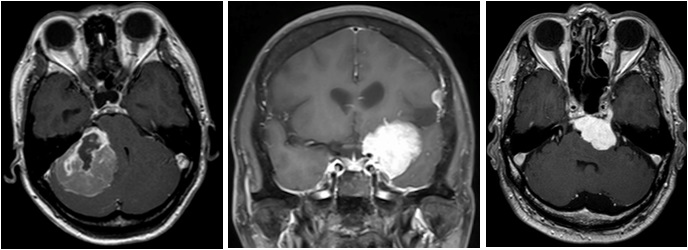
各種頭蓋底髄膜腫
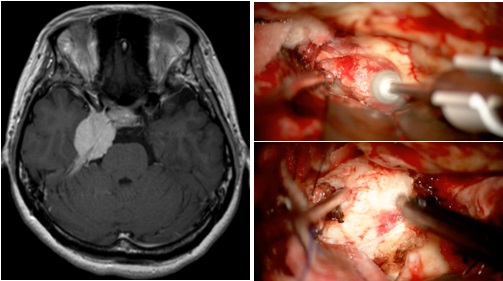
頭蓋底髄膜腫の手術
当科は全国でも数少ない頭蓋底外科教育研修施設です。お気軽にご相談下さい。
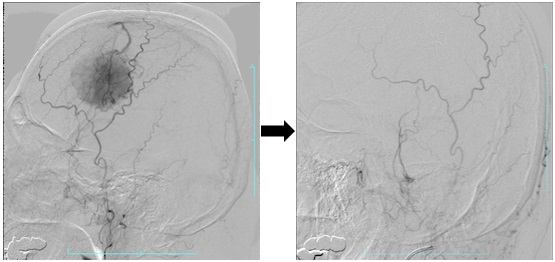
塞栓術前 塞栓術後
下垂体及び下垂体近傍腫瘍
下垂体は、脳からぶら下がるように存在する1cm程度の器官で、ホルモンを分泌しています。成長ホルモン、プロラクチン、甲状腺刺激ホルモン、性腺刺激ホルモン、副腎皮質刺激ホルモン、抗利尿ホルモン、オキシトシンなど分泌し、視床下部や標的器官と共に生体機能を維持しています。
下垂体腺腫
下垂体に発生する代表的な腫瘍で、脳腫瘍の中では3番目の頻度になります。下垂体前葉の細胞から発生する良性腫瘍です。
症状は2種類あり、一つはホルモン過多による症状、もう一つは圧迫によるホルモン分泌低下と視神経や眼球を動かす神経の障害です。
ホルモン分泌が過剰になる疾患には成長ホルモン産生腺腫(巨人症、先端巨大症)や副腎皮質刺激ホルモン産生腺腫(クッシング病)などあり、手術を要します。ホルモン分泌低下があればホルモン補充療法を行います。腫瘍が視神経に影響を及ぼし耳側半盲(外側の視野が欠ける)が出現したり、眼球運動障害による複視(二重に見える)など出現すればホルモン分泌過剰がなくとも手術を必要とします。プロラクチン産生腺腫はカベルゴリンなどの薬物療法が第一選択です。しかし、挙児希望女性で小型の腫瘍であれば完全切除で薬物療法を不要にすることもあります。脳ドックなどで偶発的に発見された場合は、視神経を挙上していれば手術が勧められます。小型で無症状の場合は定期的な経過観察となります。
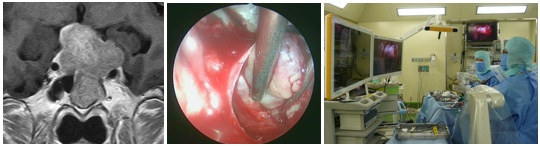
下垂体腺腫 内視鏡下摘出術
頭蓋咽頭腫
全摘出で完治することもありますが、重要構造の多い脳深部にあるため極力合併症の出現を押さえつつ最大限の摘出を目指します。良性腫瘍であるにもかかわらず残存した場合には短期間に再増大することが多く、治療の難しい腫瘍のひとつです。術後定位放射線療法や、視床下部、下垂体に対するホルモン補充を行うなど専門的な治療マネージメントを必要とします。
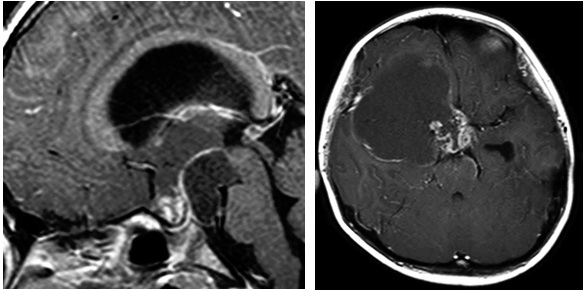
種々の頭蓋咽頭腫
ラトケ囊胞
腫瘍とはやや趣が異なりますが、発生段階で遺残した囊胞(液体の入った袋)が大きくなり、正常下垂体や視神経への圧迫や、炎症を生じホルモン分泌障害を来すことがあります。頭痛や視機能障害を来している場合には手術を行います。ほとんどの症例で内視鏡で囊胞を開放し内溶液の排除と洗浄を行うことで症状が改善します。
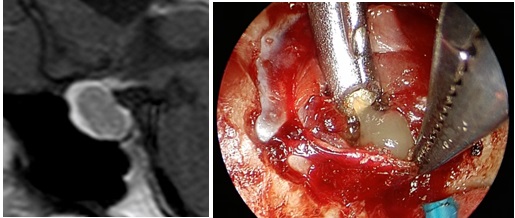
ラトケ囊胞の手術
妊娠末期の下垂体腫大で、リンパ球性下垂体炎と診断しました。ステロイド治療で直後より視力視野障害は改善し、無事出産されました。
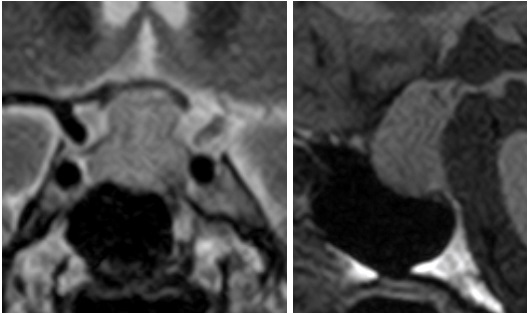
図1
内分泌検査を行うと原発性甲状腺機能低下症あり、甲状腺ホルモン剤の内服で症状は改善しました。
これらの症例のように、下垂体には腫瘍のみが発生するわけではなく、また内分泌器官であるために脳神経のみらならずホルモンの幅広い知識を有していることが重要で、治療の成否を分けることになります。
下垂体専門外来を設けております。お気軽にご相談下さい。
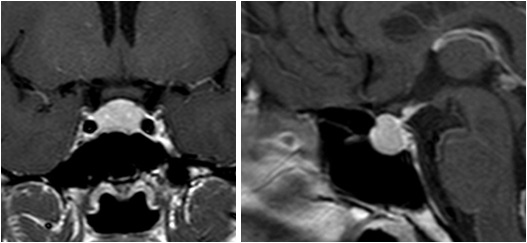
図2
聴神経腫瘍(神経鞘腫)
脳腫瘍の中では4番目の頻度で1割を占めます。
聴神経は聴くための蝸牛神経と平衡感覚を担う前庭神経からなり、これらから発生した腫瘍が聴神経腫瘍です(大部分は前庭神経鞘腫)。難聴、耳鳴り、めまいで発症することが多く、進行すると顔面麻痺や顔面知覚障害、さらに歩行障害などを来します。また時に突発難聴で発症することもあります。突発性難聴の診断で再発を繰り返す場合には本疾患の存在を考慮する必要があります。
ほとんどが良性でゆっくり成長するため経過観察になることもあります。
聴神経腫瘍の手術は神経機能との戦いで、術中電気生理モニタリングを駆使しつつ、可能な限り顔面神経機能の障害を避けながら最大限の摘出を目指すため脳神経外科手術の中では高難度の手術です。
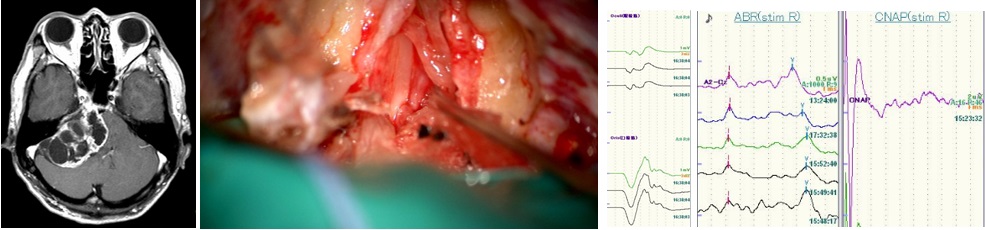
聴神経腫瘍の手術 術中モニタリング
当科は国内有数の治療実績を持つ施設です。専門医にご相談下さい。
脳卒中とは
脳血管が急につまる、切れることによっておこる急性発症の脳血管の障害のことです。つまったものを虚血性脳卒中といいます。一般的には脳梗塞のことですが、症状が一時的な一過性脳虚血発作も脳梗塞につながる可能性が高いため、精密検査が必要です。脳梗塞は以前は脳軟化といわれていました。
脳の血管が切れたものを出血性脳卒中といい、脳出血、くも膜下出血、脳動静脈奇形からの出血などがあります。
脳出血は以前は脳溢血ともいわれました。
脳梗塞
脳の血管が詰まり、脳の細胞が壊死したものです。
心原性梗塞、アテローム血栓性脳梗塞、ラクナ梗塞に分類され、脳神経外科で手術適応となるのは広範囲の脳梗塞の際に脳腫脹を呈し脳の一部がはみ出す脳ヘルニアになった場合に頭蓋骨を外したり、一部の脳を切除する減圧開頭術を行います。脳梗塞の予防のために頚動脈内膜剥離術(CEA)や浅側頭動脈−中大脳動脈吻合術(STA-MCA吻合術)などを行います。
脳出血
脳出血のうち最も多いのは高血圧性脳内出血です。以前は脳卒中が死因の第一位でした。血圧管理がよくなり、脳出血は減少していましたが、高齢化や食生活の欧米化により、近年は発症率が横ばいです。
脳出血の症状
血腫の部位やサイズにより様々な症状を起こします。症状は頭痛や嘔吐、意識障害といった頭蓋内圧亢進症状と、麻痺や失語、感覚障害や空間無視といった脳局所症状に大別されます。
出血自体による脳の破壊、圧迫や圧迫に伴う二次損傷により症状が現れます。
脳局所症状
脳の機能は部位により異なります。前頭葉は運動や言語、側頭葉は言語、頭頂葉は感覚、後頭葉は視覚の中枢があり、言語以外は原則として反対側の領域を支配しています。
言語に関しては大部分の人で左側に中枢があります(優位半球)。
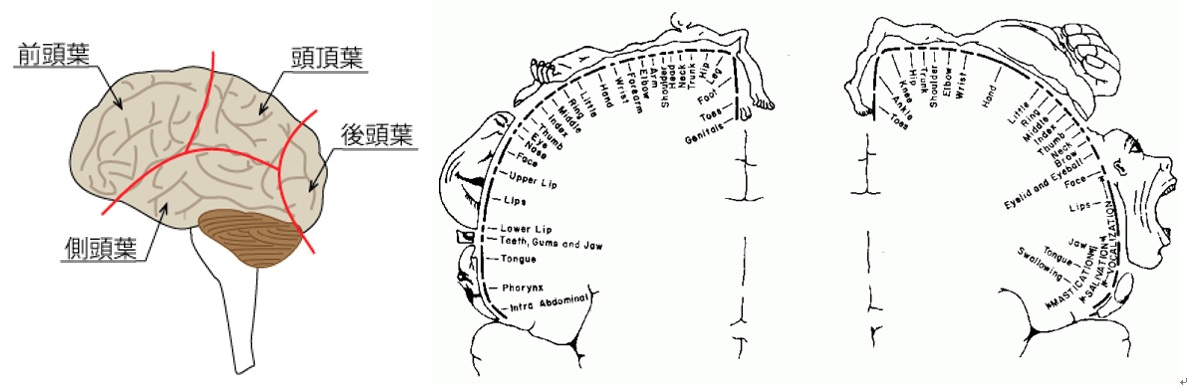
図1 図2 感覚と運動のこびと Penfield & Rasmussen, 1950
頭蓋内圧亢進症状
脳は頭蓋骨に囲まれているため、出血量が多いと頭の中の圧力が上がります(頭蓋内圧亢進)
脳自体には痛みを感じる部位はありませんが、脳を包む膜には痛覚があり、頭蓋内圧亢進により痛みを感じます。
頭蓋内圧亢進の症状は頭痛、気分不快、嘔吐などがあり、進行すると意識障害となります。非常に危険な症状で、脳ヘルニアを呈すると生命が危ない状態と考えられます。
脳ヘルニア
脳は非常に柔らかい臓器です。硬膜に包まれており、左右の脳は大脳鎌、大脳と小脳は小脳テントという厚い膜で境界されています
硬膜の周りには頭蓋骨があります。
出血により脳が圧迫されると、容易に押されて、大脳鎌や小脳テントの縁からはみ出たり、大孔という頭蓋骨の孔からはみ出ます。脳がはみ出ることを脳ヘルニアといい、はみ出た脳で神経や生命維持中枢である脳幹部を圧迫したり、血管の圧迫によって血流が途絶えることがあります。時間がたつと元に戻らない、不可逆性の二次的な脳損傷を引き起こすため、脳ヘルニアを解除するためので手術を行います。
この場合の手術は救命目的であり、麻痺などの機能の回復を目的としたものではありません。
脳出血の種類(部位)
脳出血は細動脈の動脈硬化による破綻による、高血圧性脳内出血が多く、出血の部位により、被殻、視床、小脳、脳幹、皮質下出血に分けられます。中には脳室という脳脊髄液で満たされた空間に出血が及ぶものもあります。(脳室内出血、脳室穿破)
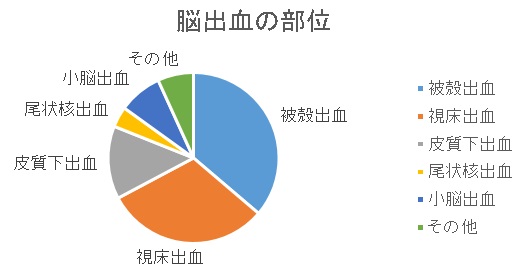
図3
脳室内出血
脳室内に出血を起こすと脳脊髄液の流れを妨げ水頭症を引き起こすことがあり、放置すると頭蓋内圧亢進症状を呈することがあります。頭の外から脳室に管を入れる、脳室ドレナージを行うことが一般的ですが、管を入れる期間が長くなることと、脳室内の出血そのものが悪影響を及ぼすといわれていることから、神経内視鏡を用いた手術を行うことがあります。
出血の場所、量により治療方針が異なります。
30ccを超える被殻出血、皮質下出血で症候性や、10ccを超える、小脳出血や閉塞性水頭症があると手術適応です。
脳幹出血、視床出血は手術の適応となりません。
脳出血に対する治療
手術適応のあるもの
開頭術と内視鏡手術があります。開頭手術は血腫を広い視野で見られ、脳ヘルニアの解除を行うことができます。全身麻酔でおこないます。内視鏡手術は局所麻酔で小切開で行います。
手術適応のないもの
高浸透圧利尿薬の使用、血圧管理、呼吸管理などを行います。
手術適応のないものは神経内科での管理となります。
急性期管理が終了した後は症状により、自宅退院、回復期リハビリテーション病院でのリハビリや、療養型病院への転院となります。

図4
くも膜下出血
くも膜下腔に出血を起こす病気で、大部分は脳動脈瘤の破裂でおこります。
そのほか動脈の解離や外傷でも起こすことがあります。
くも膜下出血を起こしていないものを未破裂脳動脈瘤といい、部位、サイズなどにより破裂率がことなりますが、7mmを超えたものは破裂の危険性が高いので、治療をお勧めします。
また、出血源不明のくも膜下出血は比較的良好な結果となるといわれています。
外傷性のくも膜下出血は脳血管障害ではありません。外傷の項をご参考ください。
脳動脈瘤破裂によるくも膜下出血
一般にくも膜下出血の多くは脳動脈瘤破裂が原因です。破裂時の特徴的な症状は突然起きる激しい頭痛です。その後、脳血管攣縮、正常圧水頭症を併発するため、時期に応じた治療が重要です
1. 発症時
典型的な症状は突然の激しい頭痛です。頭痛は今までに経験したことのないほど強いもので、“バットで頭を殴られたようだ”、“雷が落ちたようだ”などと表現されます。くも膜下出血患者の3人に1人は、この激しい頭痛が唯一の症状と言われています。
意識障害は、入院したくも膜下出血患者の2/3にみられます。頭蓋内圧亢進や血腫による間脳や脳幹の虚血、あるいは脳脊髄液の通過障害による水頭症などが原因とされています。意識状態、神経症状の有無で重症度を分類します ( 表1 WFNS分類 )。意識障害の程度は結果とよく相関します。
頭蓋内圧亢進症状として、悪心・嘔吐も頻度の高い症状です。また、眼底検査では眼内出血やうっ血乳頭が見られることもあります。
突然の頭痛・嘔吐・意識障害がみられれば、まずくも膜下出血を疑いCT検査を施行します。出血程度はさまざまですが、出血量が多いほど重症です(図5)。
非典型的な症状として、警告頭痛と動眼神経麻痺があります。典型的な症状の発症前数日から数週の間に、脳動脈瘤から微小な出血が起こることがあります。脳動脈瘤破裂であることに違いはありませんが、頭痛が軽度であるために見逃され、片頭痛などと勘違いされることがあります。また、微小な出血や脳動脈瘤の増大により動眼神経麻痺をきたし、眼瞼下垂や複視を起こします。これは解剖学的に動眼神経に近接した内頚動脈後交通動脈脳動脈瘤に特徴的です。動眼神経麻痺や微小出血は典型的くも膜下出血(脳動脈瘤破裂)を起こす前の警告症状として非常に重要です。
治療は開頭でのクリッピング術と血管内治療(コイリング術)のいずれかで行います。動脈瘤の位置、サイズやどちらが行いやすいのかなど、総合的に判断して行います。
バイパスを併用したトラッピング術を行う場合もあります。
2. 脳血管れん縮期
脳血管れん縮とは、くも膜下出血発症後にくも膜下腔に拡がった血液成分が原因となって脳血管が収縮する病態です。その結果、脳の虚血が生じます。発症4日目頃から出現し2週間ほど持続します(図6)。
通常、初期症状は傾眠・見当識障害など軽度の意識障害から発症します。次いで徐々に片麻痺・言語障害など神経学的巣症状をきたします。痙攣を起こす場合もあります。この時期は、低ナトリウム血症や感染症など全身合併症も発生しやすい時期です。脳血管れん縮に対しては、血管内治療(血管拡張薬の動脈注射、バルーン拡張術)をおこないます。
3. 発症3週目以降
くも膜下出血後、脳脊髄液の通過・吸収障害により、水頭症を続発することがあります。約20%に発症します(図7)。
水頭症の3徴候は、認知機能低下、歩行障害、尿失禁です。
水頭症に対しては脳室腹腔シャント術、腰椎腹腔シャント術などの脳脊髄液を脳室から体内に逃がす手術をおこないます。
| 重症度 | グラスゴーコーマスケール | 麻痺や失語(局所神経症状) の有無 |
| グレードI | 15 | なし |
| グレードII | 14-13 | なし |
| グレードIII | 14-13 | あり |
| グレードIV | 12-7 | あってもなくてもよい |
| グレードV | 6-3 | あってもなくてもよい |
(Report of World Federation of Neurological Surgeons Committee on a Universal Subarachnoid Hemorrhage Grading Scale. J Neurosurg 1988;68:985-986)より改変
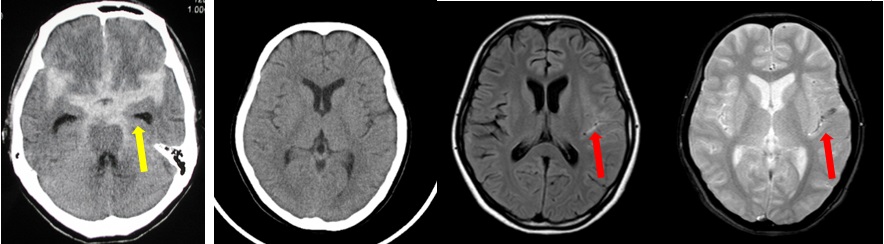
図5 くも膜下出血のCT像。
MRIではCTで分からないような微量の出血が分かることがあります。
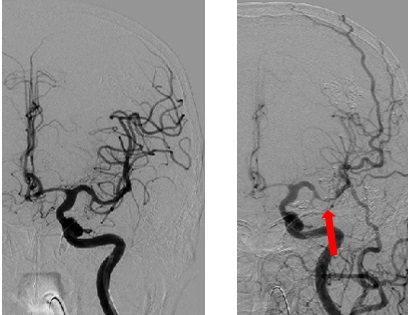
図6 脳血管撮影 左:術前 右:脳血管
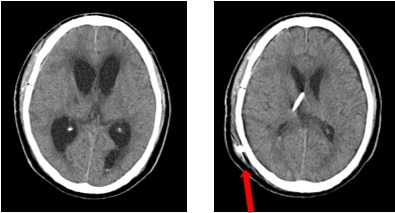
図7 水頭症のCT像
脳血管内治療とは
脳の病気に対してカテーテルで行う治療のことです。カテーテルとは1~3mmの細いチューブで、血管の中から病変部にたどり着きます。またカテーテルの中は空洞になっており、様々な器材を通して病変を治療します。従来の「頭の皮膚をメスで切る治療」ではなく「切らない治療」なので、身体への負担が少ないことが最大の利点で治療件数は年々増加しています。しかし「切る治療」と比較して歴史が浅く、カテーテル技術に習熟した専門医や充分な設備が整った病院が少ないのが現状です。当院には日本脳血管内治療学会の認定指導医(伊藤)と専門医(内田)が在籍し、脳動脈瘤や内頸動脈狭窄症、急性期脳梗塞、脳動静脈奇形、硬膜動静脈瘻などに積極的に対応しています。ここでは代表的な3つの疾患について説明させて頂きます。
対象疾患
1. 脳動脈瘤
脳動脈瘤は脳の血管に形成された「コブ」で、破裂するとクモ膜下出血になります。将来的に破裂の可能性が高ければ治療を検討します。血管内治療では細いカテ―テルを動脈瘤の内側に挿入し、プラチナで出来たコイルを瘤内に充填します。すると動脈瘤内に流れ込む血流が途絶え、破裂しなくなります。最近ではカテーテル器材の発達(バルーンカテーテルやステント)により様々な動脈瘤に血管内治療で対応しています。しかし動脈瘤の場所や大きさ、形によっては開頭術の方が適切な場合があります。あくまで患者さんの安全性を重視して血管内治療か開頭術を選択しています。
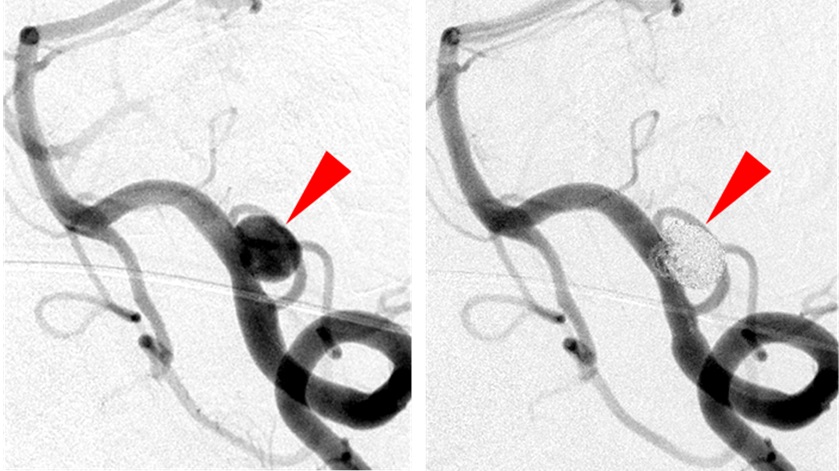
左椎骨動脈瘤(赤矢印)に対するステント支援下コイル塞栓術。左が術前で、右が術後。動脈瘤内にコイルが充填され、完全に塞栓されています。
内頸動脈は脳に血流を送る重要な首の血管です。動脈硬化により血管が狭窄すると、脳に行く血流が不足して脳梗塞を起こします。そこで、狭窄が高度の場合には血管内治療を行います。狭くなった血管の内側からバルーンカテーテルやステントという金属製の「筒」で血管を拡張します。動脈硬化は年齢、高血圧や糖尿病などのリスクによって全身の血管に生じるため、当施設では内頸動脈狭窄症が見つかった患者様には心臓や足の血管の検査も一緒に行い、重要な血管を総括的に把握したうえで安全な治療を行っています。
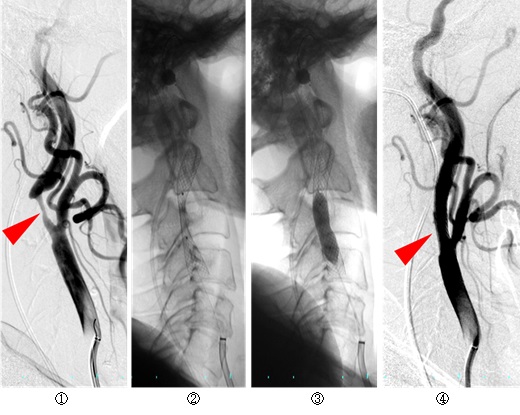
①右内頸動脈狭窄症(赤矢印)に対するステント留置術。②ステント留置後、③内側からバルーンで拡張して④充分な血流が得られています。
心臓の中にできた血栓という「血の塊」が脳の血管へ移動して急に詰まり、血流が途絶えて脳の組織が死んでしまう病気です。しかし脳の血管が閉塞しても数時間以内に血流が再開すれば脳組織は死なずに回復します。最近ではt-PAという注射剤が使用されていますが、t-PAを使用出来ない方や使用しても効かなかった方には血管内治療を行います。カテーテルを詰まってしまった血管へ誘導して、ステントと呼ばれる金属の「筒」で血栓を取り出したり、カテーテルで血栓を吸引したりします。非常に緊急性が高い病気であり、当施設では脳卒中センターを中心に脳神経外科と神経内科のスタッフが協力して24時間、365日の体制で治療を担当しています。
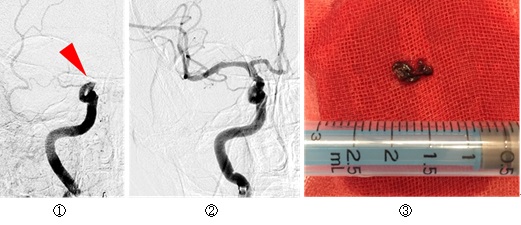
①右内頸動脈閉塞症。赤矢印の部分で血管が途絶し、遠位の血管が描出されていません。t-PA静脈注射を行いましたが効果なく、緊急血管内治療による血栓回収術を行いました。②血栓をカテーテルで吸引し、血流が完全に回復しています。③カテーテル内から回収した血栓です。
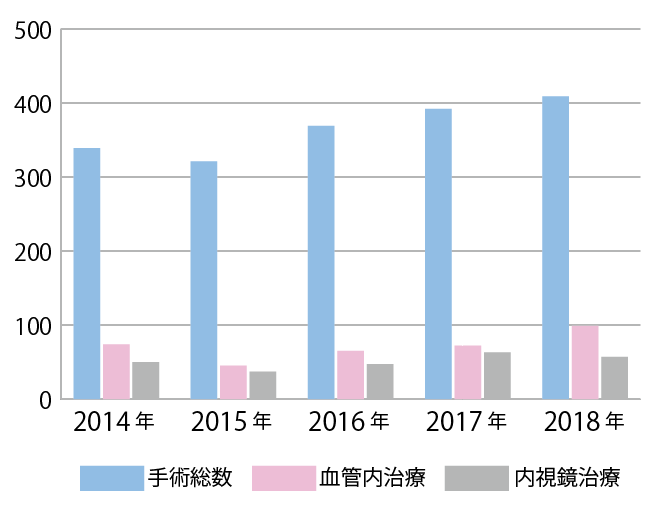
手術件数 5年分